പണ്ടു പുകയടുപ്പ് ഊതി കുടുംബത്തിന്റെ വയറു നിറച്ചിരുന്ന അമ്മമാർക്ക് പ്രായമാവുമ്പോൾ ശ്വാസംമുട്ട് വരുന്നത് ഒരു സാധാരണ കാര്യമായിരുന്നു. ‘ഓ... പ്രായത്തിന്റെ കിതപ്പാ...’ എന്ന പല്ലവിയിൽ അവ തമസ്കരിക്കപ്പെടുകയോ, നാടൻ ചികിത്സകളിൽ അവർ ആശ്വാസം നേടുകയോ ചെയ്തു കാലം കഴിച്ചു. സ്ത്രീകൾക്ക് മാത്രമല്ല, ബീഡിയോ, സിഗരറ്റിനേയോ ശരീരത്തിന്റെ ഭാഗമാക്കി മാറ്റിയ പുരുഷന്മാർ, പൊടിയിൽ കുളിച്ചു ജോലി നോക്കിയവർ എല്ലാവരും ഈ ‘ശ്വാസംമുട്ടൽ’ അനുഭവിച്ചിരുന്നു. സിഒപിഡി എന്ന് വൈദ്യശാസ്ത്രം വിളിക്കുന്ന ശ്വാസനാളികൾ ചുരുങ്ങിപ്പോകുന്ന അസുഖത്തിന്റെ ഇരകളായിരിക്കാം അവരിൽ ഭൂരിഭാഗം പേരും. പാചക ഇന്ധനം വിറകിൽ നിന്ന് മാറിയപ്പോൾ ‘പാചകപ്പുക’യുടെ ഇരകൾ കുറഞ്ഞു. എന്നാൽ, ഇപ്പോൾ അന്തരീക്ഷമലിനീകരണം സിഒപിഡിക്ക് കൂടുതൽ ഇരകളെ സമ്മാനിക്കുന്ന തരത്തിലേക്ക് ഉയർന്നു.
ശ്വാസകോശ സംബന്ധമായ രോഗങ്ങളില് ഏറ്റവും കൂടുതല് അപകരമായേക്കാവുന്ന രോഗമാണ് സിഒപിഡി. അഥവാ ക്രോണിക് ഒബ്സ്ട്രക്റ്റീവ് പള്മണറി ഡിസീസ്. ശ്വാസനാളികള് എന്നെന്നേക്കുമായി ചുരുങ്ങിപ്പോകുകയും ശ്വാസകോശത്തിന്റെ പ്രവര്ത്തനം വളരെ കുറഞ്ഞു പോകുകയും ചെയ്യുന്ന അവസ്ഥയാണ് സിഒപിഡി സ്പോഞ്ച് പോലുള്ള ശ്വാസ കോശം ചെറിയ അറകള് പോലെയായി പ്രവര്ത്തനം മന്ദീഭവിക്കുന്ന അവസ്ഥയാണിത്. ലോകത്തു മരണകാരണങ്ങളുടെ റാങ്കിങ്ങില് നാലാം സ്ഥാനമാണ് സിഒപിഡിക്കുള്ളത്.
ആര്ക്കെല്ലാം ഈ അസുഖം വരാം?
35-40 വയസ്സിനുമേല് പ്രായമേറിയ ആളുകളിലാണ് സിഒപിഡി കൂടുതലും കണ്ടു വരുന്നത്. കിതപ്പോ, ചുമയോ, അടിക്കടി കഫക്കെട്ടോ ഒക്കെ ഉണ്ടാകുകയാണെങ്കില് സിഒപിഡി സംശയിക്കാം. ആദ്യലക്ഷണങ്ങള് ആസ്മയുടേതിനോട് സമാനമായതുണ്ടെങ്കിലും ആസ്മയില് നിന്ന് വേറിട്ട് നില്ക്കുന്ന ചില കാരണങ്ങള് ഇതിനുണ്ട്. ചെറിയ പ്രായത്തില് സിഒപിഡി വരുന്നത് അപൂര്വമാണ്.

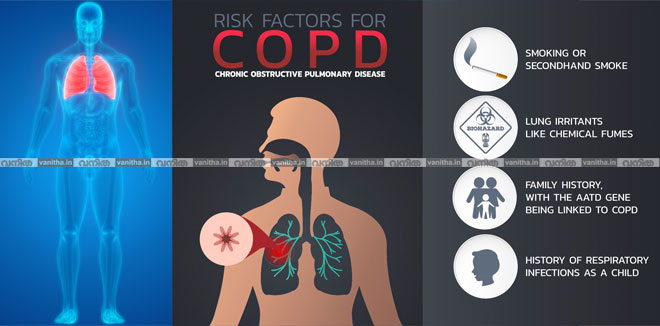
പുകവലിയുള്ളവരിലാണ് പ്രധാനമായും ഈ രോഗം കണ്ടു വരുന്നത്. വാഹനങ്ങളില് നിന്നുള്ള പുക, അന്തരീക്ഷ മലിനീകരണം മൂലമുള്ള പ്രശ്നങ്ങള് തുടങ്ങിയവയാണ് മറ്റു കാരണങ്ങള്. അടുപ്പില് നിന്നും മറ്റുമായി ധാരാളം പുകശ്വസിക്കേണ്ടി വരുന്ന വീട്ടമ്മമാരും ഈ രോഗത്തിന്റെ പ്രയാസം അനുഭവിക്കുന്നവരുണ്ട്. പൊതുവെ ആസ്മയുള്ള ആളുകള്ക്ക് ഇത്തരം പുകകള് കൂടിയാകുമ്പോള് സിഒപിഡിയിലേക്ക് മാറാറുണ്ട്. ലോകത്ത് കാണുന്ന സിഒപിഡിയില് 85 ശതമാനത്തിനും കാരണം പുകവലിയാണ്.
സിഒപിഡിയുടെ മറ്റൊരു പ്രധാന ലക്ഷണം കിതപ്പാണ്. ആദ്യമൊക്കെ നടക്കുമ്പോള് മാത്രമുള്ള കിതപ്പ് പിന്നെപ്പിന്നെ കുറച്ചു നടക്കുമ്പോഴും ഇരിക്കുമ്പോഴുമൊക്കെ വരാന് തുടങ്ങും. മറ്റൊന്ന് എപ്പോഴും ചുമച്ച് കഫം വന്നുകൊണ്ടിരിക്കുന്നവരാണ്. ഇവരെയും സിഒപിഡി വിഭാഗത്തില് പെടുത്താം
ഏതെല്ലാം വിധം?
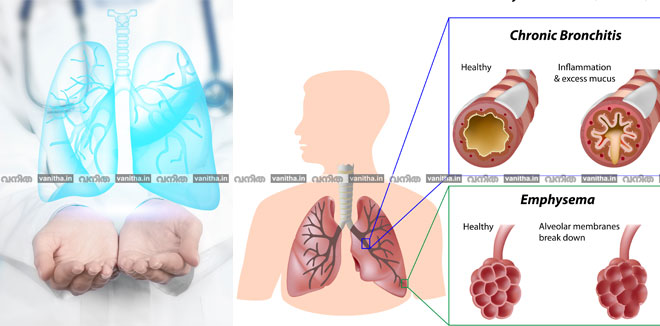
രണ്ടു വിധത്തിലാണ് സിഒപിഡി ഉള്ളത്. ക്രോണിക് ബ്രോങ്കൈറ്റിസ്, എംഫിസിമ. ബ്രോങ്കൈറ്റിസ് രോഗികളില് അമിതമായ ചുമ, കഫക്കെട്ട് തുടങ്ങിയ ലക്ഷണങ്ങളാണ് കൂടുതല് കാണുന്നത്. തണുപ്പുള്ളപ്പോള് സിഒപിഡി രോഗികള്ക്ക് കൂടുതല് പ്രയാസങ്ങള് അനുഭവപ്പെടാറുണ്ട്. പലപ്പോഴും രണ്ടോ മൂന്നോ വര്ഷം ഈ ലക്ഷണങ്ങളുമായി മുന്നോട്ടു പോകുമ്പോഴാണ് ശ്വാസകോശത്തിന്റെ പ്രവര്ത്തനം പരിശോധിച്ച ശേഷം സിഒപിഡി ആണ് എന്ന് കണ്ടെത്തുന്നത്.
എങ്ങനെ കണ്ടു പിടിക്കാം?
സ്പൈറോമെട്രി ടെസ്റ്റ് വഴിയാണ് സിഒപിഡി കണ്ടെത്തുന്നത്. രോഗലക്ഷണങ്ങളുള്ള ആളുകളില് രോഗത്തിന്റെ തീവ്രത മനസ്സിലാക്കാന് വേണ്ടിയാണ് സ്പൈറോമെട്രി ടെസ്റ്റ് നടത്തുന്നത്. ഒരു കുഴലിലൂടെ ശ്വാസം അകത്തേക്കെടുക്കുകയും ശക്തിയായി ഊതുകയും ചെയ്യുമ്പോള് അതുമായി ബന്ധപ്പെടുത്തിയ കംപ്യൂട്ടര് സംവിധാനം വഴി ശ്വാസകോശത്തിന്റെ പ്രവര്ത്തനം വിലയിരുത്തുന്നതാണ് ഈ ടെസ്റ്റ്. എക്സ്-റേ, സിടി സ്കാന് തുടങ്ങിയ പരിശോധനകള് അസുഖത്തിന്റെ തീവ്രതയും അസുഖം മൂലമുള്ള സങ്കീര്ണതകളും മനസ്സിലാക്കാന് വേണ്ടിയാണ് ഉപയോഗിക്കുന്നത്.
രോഗം ഗുരുതരമാകുന്നത് എപ്പോള്?
പ്രായമാകുക എന്നത് ശരീരത്തോടൊപ്പം ശ്വാസകോശത്തിനും സംഭവിക്കുന്നുണ്ട്. പ്രായമേറിയവരില് അണുബാധയ്ക്കുള്ള സാധ്യതയും കൂടുന്നു. രോഗബാധയുണ്ടായ ശേഷം ആവശ്യമായ ചികിത്സ തേടാത്തതും രോഗം കൂടുതല് അപകടരമാകാന് കാരണമാകുന്നു. രോഗമുള്ളവര്ക്ക് ശ്വാസകോശത്തിന്റെ ഭിത്തികളിലുള്ള ഗ്രന്ഥികള് വീര്ത്തിരിക്കും. സാധാരണയിലേറെ സ്രവങ്ങള് പുറപ്പെടുവിക്കുന്നതും അണുബാധ വര്ധിക്കാനിടവരുത്തും. ശ്വാസനാളങ്ങള്ക്ക് ചുരുക്കം സംഭവിക്കുന്നതും പ്രധാന വിഷയമാണ്. ഇങ്ങനെ ചുരുക്കം വന്നത് മരുന്നുകള് കഴിച്ചാലും പൂര്വദശയിലേക്ക് എത്തുന്നില്ലെന്നത് സിഒപിഡിയുടെ പ്രധാന അപകടങ്ങളില് ഒന്നാണ്. രോഗം ബാധിച്ചു കഴിഞ്ഞാല് ശ്വാസകോശത്തിന്റെ പ്രവര്ത്തനം ഓരോ വര്ഷവും കുറഞ്ഞുവരും.
ശ്വാസകോശത്തിനു ചുറ്റുമുള്ള ഭിത്തിയും പേശികളും ദുര്ബലമായി പ്രവര്ത്തനക്ഷമമല്ലാതെ വരുമ്പോള് ആവശ്യത്തിന് ഓക്സിജന് ലഭിക്കാതെയും കാര്ബണ്ഡയോക്സൈഡ് പുറത്തു പോകാതിരിക്കുകയും ചെയ്യുന്നതോടെ ക്രോണിക് റസ്പിറേറ്ററി ഫെയിലിയര് എന്ന അവസ്ഥയിലേക്ക് മാറാം.
ആസ്മയും സിഒപിഡിയും ഒന്നല്ല
സിഒപിഡിയില് നിന്ന് വ്യത്യസ്തമായി ആസ്മ ചെറിയ പ്രായം മുതലേ കണ്ടു തുടങ്ങും. ചെറിയ കുട്ടികളില് അലര്ജി, സൈനസൈറ്റിസ്, ഏതെങ്കിലും വസ്തുക്കളോടോ സാഹചര്യങ്ങളോടോ അലര്ജി തുടങ്ങിയവയാണ് ആസ്മയുടെ ലക്ഷണങ്ങള്. ആസ്മയുള്ള രോഗികള് പുക തട്ടുമ്പോള് സിഒപിഡിക്ക് സമാനമായ ലക്ഷണങ്ങള് കാണിക്കാന് സാധ്യതയുണ്ട്. എന്നാല് ശ്വാസ നാളങ്ങള്ക്ക് ചുരുക്കം വന്നാണ് സിഒപിഡി തുടങ്ങുന്നത്.
അസുഖത്തിനു വഴിവയ്ക്കുന്ന കാരണം ഏതാണോ അത് ഒഴിവാക്കുക എന്നതാണ് സിഒപിഡിക്ക് എതിരേയുള്ള ആദ്യ പ്രതിരോധം. ശ്വാസകോശം ശുദ്ധമായി വയ്ക്കുന്നതിനാവശ്യമായ ആരോഗ്യപരിചരണ മാര്ഗങ്ങള് സ്വീകരിക്കണം. തുമ്മുമ്പോഴും ചുമയ്ക്കുമ്പോഴുമെല്ലാം പാലിക്കേണ്ട പ്രാഥമിക മര്യാദകള് പാലിച്ചാൽ അണുബാധ പടര്ത്താതിരിക്കാനും പകരാതിരിക്കാനും സഹായിക്കും.
ഏറ്റവും നല്ല ചികിത്സ പുകവലി നിര്ത്തല്
പ്രതിരോധമാണ് ഏറ്റവും വലിയ പരിച. ഏറ്റവും നല്ല ചികിത്സ പുകവലി നിര്ത്തുക എന്നതു തന്നെയാണ്. പുകവലി നിര്ത്തിയാല് തന്നെ ഒരു പരിധി വരെ സിഒപിഡി നിയന്ത്രിക്കാന് സാധിക്കും. അസുഖമുള്ളവര് വിറകടുപ്പ് ഉപയോഗിക്കുന്നത് നിര്ത്തുക, പൊടിപടലങ്ങള് സൃഷ്ടിക്കുന്ന തരത്തിലുള്ള ജോലികളാണ് ചെയ്യുന്നതെങ്കില് മാസ്ക് പോലുള്ള സുരക്ഷാ സംവിധാനങ്ങള് സ്വീകരിക്കുകയോ മറ്റൊരു തൊഴിലിലേക്ക് മാറുകയോ ചെയ്യുക, പ്ലാസ്റ്റിക് പോലുള്ള മാലിന്യങ്ങള് കത്തിക്കുന്നത് അവസാനിപ്പിക്കുക തുടങ്ങിയ കാര്യങ്ങള് ചെയ്ത് ഒരു പരിധി വരെ സിഒപിഡി തടഞ്ഞു നിര്ത്താന് സഹായിക്കും.
ഇന്ഹേലറും തെറ്റിദ്ധാരണകളും
ഇന്ഹേലര് രൂപത്തിലുള്ള ചികിത്സയാണ് ഈ അസുഖത്തിനുള്ള പ്രധാനപ്പെട്ട ചികിത്സകളിലൊന്ന്. മറ്റു മരുന്നുകളാണ് കഴിക്കുന്നതെങ്കില് അത് ആമാശയത്തിലെത്തി അതില് നിന്ന് നേരിയൊരംശം മാത്രമേ രക്തത്തിലൂടെ ശ്വാസകോശത്തിലെത്തുകയുള്ളൂ. അതേ സമയം ഇന്ഹേലര് ഉപയോഗിക്കുകയാണെങ്കില് അത് നേരിട്ടു ശ്വാസകോശത്തിലെത്തിക്കാന് കഴിയുന്നു എന്നതുകൊണ്ട് കഴിക്കുന്ന മരുന്നുകളുടെ വളരെ കുറഞ്ഞ ഡോസ് മരുന്നു മതിയാകും. അതും ദീര്ഘകാലത്തേക്ക് ഉപയോഗിക്കുമ്പോള് ഡോസ് പോരാതെ വരികയും ശ്വാസകോശത്തിന്റെ പ്രതികരണ തോത് കുറയുകയും ചെയ്യും. പിന്നീട് നെബുലൈസര് പോലുള്ള ചെറിയ ഉപകരണങ്ങള്, ശ്വാസനാളികള് വികസിക്കുന്നതിനായി ബ്രോങ്കോ ഡയലേറ്റര് മരുന്നുകള് ഉപയോഗിക്കുക തുടങ്ങിയ പ്രാഥമിക മാര്ഗങ്ങള് സ്വീകരിക്കാം. പുകവലിക്കുന്നവര്ക്ക് ഹൃദയസംബന്ധമായ പ്രശ്നങ്ങളും കൂടുതലായിരിക്കും.
രോഗം ഗുരുതരമാകുന്ന പക്ഷം ആശുപത്രി വാസവും ഐസിയു സഹായത്തോടെയുള്ള ചികിത്സകളും വേണ്ടി വരും. അതിനു ശേഷം പുനരധിവാസ പദ്ധതി എന്ന നിലയില് പള്മണറി റിഹാബിലിറ്റേഷനിലൂടെ ശ്വാസകോശത്തിന്റെ പ്രവര്ത്തനങ്ങള് സാധ്യമായത്ര നിലനിര്ത്തുന്നതിനും തിരിച്ചുകൊണ്ടുവരാനുമുള്ള വ്യായാമം പോലുള്ള രീതികള് അവലംബിക്കാം. നിര്ദ്ദിഷ്ട വ്യായാമങ്ങളിലൂടെ നഷ്ടപ്പെട്ടു പോയ പേശീ ബലം തിരിച്ചു പിടിക്കാനും പേശികളെ ശക്തിപ്പെടുത്താനുമാണ് ഇതിലൂടെ ലക്ഷ്യമിടുന്നത്.
വീട്ടില് തന്നെ സംവിധാനിക്കാവുന്ന ഓക്സിജന് കോണ്സന്ട്രേറ്റര് ഉപയോഗിച്ച് ചെറിയ അളവില് ഓക്സിജന് കൊടുക്കാന് കഴിയും. അടുത്ത ഘട്ടത്തില് ചെയ്യാവുന്ന ചികിത്സയാണ് ശ്വാസകോശം മാറ്റിവയ്ക്കുക എന്നത്. നമ്മുടെ രാജ്യത്ത് പലയിടത്തും ഇപ്പോള് ശ്വാസകോശം മാറ്റിവയ്ക്കല് നടന്നുകൊണ്ടിരിക്കുന്നുണ്ടെങ്കിലും വ്യാപകമായി വരുന്നതേയുള്ളൂ. സിഒപിഡി രോഗികള്ക്ക് കോവിഡ് -19 കൂടി വരുന്നതോടെ രോഗാവസ്ഥ മൂര്ച്ഛിക്കുന്നതായി കാണുന്നുണ്ട്. ഈ സാഹചര്യം മുന്കൂട്ടി കണ്ട് രോഗികളെല്ലാം വാക്സിന് സ്വീകരിക്കുകയാണ് വേണ്ടത്.
ചികിത്സാ സാധ്യതകള്
നമ്മുടെ ശ്വാസനാളങ്ങളുടെ അറ്റത്തുള്ള ആല്വിയോളൈയുടെ ഉള്ളിലൂടെയാണ് വായു അകത്തേക്ക് കയറുന്നതും കാര്ബണ്ഡയോക്സൈഡ് പുറത്തു പോകുന്നതും. രോഗാവസ്ഥയില് ഈ ആല്വിയോളൈകളുടെ ഉള്ളില് കയറിയ വായു പുറത്തുപോകാന് കഴിയാത്ത വിധം ദുര്ബലമായാല് ആല്വിയോളൈകള് ഒരു കുമിള പോലെ വീര്ക്കും. അവ കൂടുതലുമുള്ളത് ശ്വാസകോശത്തിന്റെ മുകള് ഭാഗത്താണെങ്കില് ആ ഭാഗത്ത് തടസ്സം സൃഷ്ടിച്ചുകൊണ്ട് ബ്രോങ്കോസ്കോപി വഴി ചെയ്യുന്ന പ്രൊസീജറുകള് വഴി ശ്വാസം മുട്ട് കുറയ്ക്കാന് സാധിക്കും.
കൂടുതല് ഗുരുതരമായ രോഗികളില് ഇത്തരത്തില് രൂപീകൃതമായ ബുള്ളെകള് എന്നു വിളിക്കപ്പെടുന്ന കുമിളകള് ശസ്ത്രക്രിയയിലൂടെ നീക്കം ചെയ്യുന്ന രീതിയാണ് ലംഗ് വോള്യം റിഡക്ഷന് സര്ജറി. ബൂള്ളെ ഓപൺ സർജറിയിലൂടെയും നീക്കം ചെയ്യറുണ്ട്.
ഡോ. സഞ്ജീവ് കുമാര്,
സീനിയ൪ കണ്സല്ട്ടന്റ്
പള്മണോളജി,
മിഷന് ഹോസ്പിറ്റല്, തലശ്ശേരി